Любая хирургическая операция — серьезное вмешательство в организм, и не следует рассчитывать, что после нее все будет «как раньше». Даже если хирург, проводивший операцию, настоящий гений медицины и все прошло успешно, для восстановления сил и функций организма необходима реабилитация.
Реабилитация после операции: так ли она необходима?
«Зачем вообще нужна реабилитация после операции? Все заживет, и организм восстановится сам», — так, увы, в нашей стране думают многие. Но следует учитывать, что у ослабленного организма возможности к самовосстановлению снижены. Некоторые операции, в частности на суставах и позвоночнике, требуют обязательных восстановительных мероприятий, иначе есть риск, что человек так никогда и не вернется к привычному образу жизни. К тому же без реабилитации после операции велик риск развития осложнений, вызванных долгой неподвижностью. И не только физических — таких, как атрофия мышц и пролежни, а также пневмония, вызванная застойными явлениями — но и психологических. Человек, который еще недавно мог двигаться и сам себя обслуживать, оказывается прикованным к больничной койке. Это очень непростая ситуация, и задача реабилитации — вернуть человеку и хорошее самочувствие, и душевный комфорт.
Современная реабилитация предусматривает не только восстановление двигательных функций, но и снятие болевого синдрома.
Этапы, сроки и методы послеоперационной реабилитации
Когда следует начинать послеоперационную реабилитацию? Ответ прост — чем раньше, тем лучше. На самом деле, эффективная реабилитация должна начинаться сразу после окончания операции и продолжаться до тех пор, пока не будет достигнут приемлемый результат.
Первый этап реабилитации после операции
называют иммобилизационным. Он продолжается с момента завершения операции до снятия гипса или швов. Длительность этого периода зависит от того, какое именно оперативное вмешательство перенес человек, но обычно не превышает 10–14 дней. На этом этапе реабилитационные меры включают в себя дыхательную гимнастику для профилактики воспаления легких, подготовку пациента к занятиям лечебной физкультурой и сами упражнения. Как правило, они очень просты и поначалу представляют собой лишь слабые сокращения мышц, но по мере улучшения состояния занятия усложняются.
С 3–4 дня после операции показана физиотерапия — УВЧ-терапия, электростимуляция и другие методы.
Второй этап
, постиммобилизационный, начинается после снятия гипса или швов и продолжается до 3 месяцев. Теперь большое внимание уделяется увеличению объема движений, укреплению мышц, уменьшению болевого синдрома. Основой реабилитационных мероприятий в этот период являются лечебная физкультура и физиотерапия.
Постиммобилизационный период разделяют на два этапа: стационарный и амбулаторный
. Это связано с тем, что реабилитационные мероприятия необходимо продолжать и после выписки из стационара.
Стационарный этап
предполагает интенсивные восстановительные меры, так как пациент должен покинуть больницу как можно раньше. На этом этапе в реабилитационный комплекс входит лечебная физкультура, занятия на специальных тренажерах, по возможности — упражнения в бассейне, а также самостоятельные занятия в палате. Важную роль играет и физиотерапия, особенно такие ее разновидности, как массаж, электрофорез, лечение ультразвуком (УВТ).
Амбулаторный этап
также необходим, ведь без поддержания достигнутых результатов они быстро сойдут на нет. Обычно этот период продолжается от 3 месяцев до 3 лет. В амбулаторных условиях больные продолжают занятия лечебной физкультурой в санаториях и профилакториях, поликлинических кабинетах лечебной физкультуры, врачебно-физкультурных диспансерах, а также дома. Врачебный контроль состояния пациентов осуществляется дважды в год.
Особенности восстановления пациентов после медицинских манипуляций различных типов
Полостная операция
Как и все лежачие больные, пациенты после полостных операций должны выполнять дыхательные упражнения для профилактики пневмонии, особенно в тех случаях, если период вынужденной неподвижности затягивается. Лечебная физкультура после операции сначала проводится в положении лежа, и лишь после того, как швы начнут заживать, врач позволяет выполнять упражнения в положении сидя и стоя.
Также назначается физиотерапия, в частности, УВЧ-терапия, лазеротерапия, магнитотерапия, диадинамотерапия и электрофорез.
После полостных операций пациентам показана специальная щадящая диета, особенно если операция производилась на ЖКТ. Больным следует носить поддерживающее белье и бандажи, это поможет мышцам быстро восстановить тонус.
Операции на суставах
Ранний послеоперационный период при хирургических манипуляциях на суставах включает в себя ЛФК и упражнения, снижающие риск осложнений со стороны органов дыхания и сердечно-сосудистой системы, а также стимуляцию периферического кровотока в конечностях и улучшение мобильности в прооперированном суставе.
После этого на первый план выходит укрепление мышц конечностей и восстановление нормального паттерна движения (а в случаях, когда это невозможно — выработка нового, учитывающего изменения в состоянии). На этом этапе, кроме физкультуры, используются методы механотерапии, занятия на тренажерах, массаж, рефлексотерапия.
После выписки из стационара необходимо поддерживать результат при помощи регулярных упражнений и проводить занятия по адаптации к обычной повседневной двигательной активности (эрготерапия).
Эндопротезирование шейки бедра
Несмотря на всю серьезность операции, реабилитация при протезировании шейки бедра обычно проходит относительно быстро. На ранних этапах пациенту необходимо выполнять упражнения, которые укрепят мышцы вокруг нового сустава и восстановят его подвижность, а также не дадут образоваться тромбам. В реабилитацию после эндопротезирования шейки бедра входит также обучение новым двигательным навыкам — врач покажет, как правильно садиться, вставать и наклоняться, как выполнять обычные повседневные движения без риска травмировать бедро. Большое значение имеют занятия ЛФК в бассейне. Вода позволяет свободно двигаться и облегчает нагрузку на прооперированное бедро. Очень важно не прекращать курс реабилитации досрочно — в случае с операциями на бедре это особенно опасно. Нередко люди, почувствовав, что могут спокойно передвигаться без посторонней помощи, бросают занятия. Но неокрепшие мышцы быстро слабеют, а это повышает риск падения и травмы, после чего все придется начинать сначала.
Медицинская реабилитация — идея не новая. Еще в Древнем Египте целители использовали некоторые приемы трудовой терапии для ускорения выздоровления своих пациентов. Врачи античной Греции и Рима также использовали в лечении физкультуру и массаж. Основоположнику медицины Гиппократу принадлежит следующее изречение: «Врач должен быть опытным во многих вещах и, между прочим, в массаже».
Операции на сердце
Такие операции — настоящее чудо современной медицины. Но скорейшее выздоровление после такого вмешательства зависит не только от мастерства хирурга, но и от самого пациента и его ответственного отношения к своему здоровью. Да, операции на сердце не ограничивают подвижность так, как хирургические манипуляции на суставах или позвоночнике, но это не означает, что восстановительным лечением можно пренебречь. Без него пациенты нередко страдают депрессией, и у них ухудшается зрение из-за отека структур глаза. Статистика показывает, что каждый третий пациент, не прошедший курс реабилитации, скоро снова оказывается на операционном столе.
В программу реабилитации после операций на сердце обязательно входит диетотерапия. Больным показаны дозированные кардионагрузки под контролем врача и лечебная физкультура, занятия в бассейне (через полгода после операции), бальнеотерапия и циркулярный душ, массаж и аппаратная физиотерапия. Важная часть реабилитационной программы — психотерапия, как групповая, так и индивидуальная.
Возможно ли проведение реабилитации на дому? Специалисты полагают, что нет. Дома просто невозможно организовать все необходимые мероприятия. Конечно, простейшие упражнения пациент может выполнять и без присмотра врача, но как быть с физиотерапевтическими процедурами, занятиями на тренажерах, лечебными ваннами, массажем, психологической поддержкой и другими необходимыми мерами? К тому же дома и пациент, и его домашние часто забывают о необходимости систематической реабилитации. Поэтому восстановление следует проходить в специальном учреждении — санатории или реабилитационном центре.
Круглов Сергей Владимирович
Круглов Сергей Владимирович
, Профессор
,Доктор медицинских наук, Заслуженный врач РФ, врач-хирург высшей квалификационной категории,
Редактор страницы:
Семенистый Максим Николаевич
Ведущие специалисты в области торакальной хирургии.
Полозюков Илларион Александрович
Полозюков Илларион Александрович
, Заведующий отделением торакальной хирургии Областной специализированной туберкулезной больницы, Врач-торакальный хирург высшей квалификационной категории
Больные, подвергшиеся хирургическому вмешательству, нуждаются в правильном ведении послеоперационного периода, который в значительной степени определяет исход операции.
Несмотря на совершенствование хирургической техники и анестезиологии, операции на легких продолжают оставаться довольно тяжелым вмешательством и сопровождаются нарушениями жизненно важных функций организма. Еще часто наблюдаются осложнения, а летальные исходы составляют от 2% (103) до 7,1 % (11).
В связи с этим врач должен учитывать особенности течения операции, возникающие нарушения в системе дыхания, кровообращения и обменных процессов в организме больного.
Основной задачей послеоперационного периода у больных с нагноениями легких является нормализация дыхательной и сердечно-сосудистой системна также профилактика и лечение послеоперационных осложнений.
Ведение раннего послеоперационного периода в нашей клинике осуществляется лечащим врачом совместно с анестезиологом, проводившим наркоз. Такая преемственность обеспечивает своевременное распознавание и лечение возникающих осложнений.
Больные после операции помещаются в специально выд(еленные в клинике палаты интенсивной терапии. В этих палатах обычно находится оборудование, необходимое для экстренной помощи. Здесь имеется установка для постоянной подачи увлажненного кислорода, набор инструментов для проведения трахеостомии, внутриартериального введения крови, бронхоскопии и аппараты для искусственного дыхания. Кроме того здесь имеется необходимая диагностическая аппаратура: электрокардиограф, энцефалограф, спирограф, рентгеновский аппарат и прочее. В этих палатах работает хорошо обученный медицинский персонал.
В клинике принята следующая методика ведения больного после операции.
Из операционной на функциональной кровати больной Доставляется в палату интенсивной терапии с системой для внутривенного введения крови, растворов и других медикаментозных средств. В первые часы после операции больной лежит в горизонтальном положении. Через несколько часов после операции, при хороших гемодинамических показателях, больному придается тполусидячее положение, которое улучшает дыхание -и деятельность сердечно-сосудистой системы. Больной вдыхает увлажненный кислород через носовой катетер, что необходимо для уменьшения и ликвидации гипоксе- мпи. Ингаляции кислорода продолжаются в течение нескольких часов, а в последующие дни -при возникающей необходимости.
Всем больным в первые 4-5 дней после операции назначается по 3 мл 20% камфоры через 6-42 часов и по 1-2 мл кордиамина 2 раза в сутки. Крометого, внутривенно вводится 40% раствор глюкозы с 1 мл. 0,5% раствора витамина Bi и 1-3 мл Ъ% раствора аскорбиновой кислоты. Далее больному назначаются 1-2 мл 1-2% раствора промедола или пантопона, введение которых производится через 4-6 часов в течение 3-4 дней. Наркотики успокаивают больных, у них появляется глубокое дыхание, менее болезненный кашель и наступает сон. Нами у больных после операции на легких широко применяются ингаляции кислорода с аэрозолями 2% содового раствора и добавлением других лекарственных средств (левомицетин, эфедрин, чебрец и ферменты). Эти ингаляции улучшают общее состояние больных, способствуют отхождению мокроты и кашель становится эффективным.
В клинике применяются два метода ведения плевральной полости после резекции легкого: закрытый и дренирование с активной аспирацией. После укладывания больного в постель дренаж соединяется с водоструйным отсосом, а по дренажной трубке ежедневно вводятся антибиотики. Через 24-48 часов после резекции легкого дренажи удаляются и в дальнейшем санация плевральной полости осуществляется пункциями.
Необходимым лечением после операции является антибактериальная терапия антибиотиками, которые вводятся внутримышечно, внутривенно и в виде аэрозолей с учетом данных бактериологических исследований.
Со второго дня после операции проводится дыхательная гимнастика и разрешается движение в постели. При гладком послеоперационном течении вставание с постели и хождение больного осуществляется со 2-го дня после операции.
У основного большинства наших больных операции протекали гладко, но в раннем послеоперационном периоде наблюдались следующие осложнения:острая кровопотеря, шок, бронхоспазм, отек легких, тромбоэмболия и легочно-сердечная недостаточность.
Дыхательная недостаточность у большинства оперированных больных наблюдалась в первые 48-72 часа, была выражена в различной степени и компенсировалась постоянной подачей увлажненного кислорода. В случаях появления у больных тяжелой формы дыхательной недостаточности применялась трахеостомия с вдыханием кислорода через катетер, введенный в трахеотомическую трубку. На протяжении нескольких лет мы убедились в положительном действии трахеостомии как для профилактики, так и лечения дыхательной недостаточности (85). В последнее время с этой же целью применяется чрезкожная катетеризация трахеи.
Ателектаз оставшейся части легкого является тяжелым осложнением и может развиваться на 1-3 день после операции. При небольших ателектазах клинические симптомы слабо выражены.
При обширных ателектазах развивается тяжелая картина дыхательной недостаточности. У нас производится ранняя под- наокозная бронхоскопия с отсасыванием мокроты и сгустков крови, промывание бронхов раствором фурацилина с последующим расправлением легкого или его части.
Для ликвидации бронхоспазма применяется медикаментозная терапия: вводится атропин, эфедрин, внутривенно адреналин 1 мл 1:1000, 10 мл 1% новокаина, 10 мл 10% хлористого кальция и др. При отсутствии эффекта необходимо срочно вскрывать грудную полость и проводить прямой массаж легкого (79).
Воспаление легких в послеоперационном периоде развивается чаще на 4-5 день после операции. Для лечения послеоперационной пневмонии назначаются антибиотики широкого спектра действия, сульфаниламиды, отхаркивающие, отвлекающие и сердечные средства. Оксигенотерапию сочетаем с вдыханием аэрозолей антибиотиков.
Таким образом, для профилактики послеоперационных легочных осложнений следует улучшать бронхиальную проходимость, применяя комплекс мероприятий: щадящая техника операции и интубация бронхов, санация трахеобронхиального дерева до и во время операции, расправление легкого, комп-
/леке упражнений лечебной физкультуры, вдыхание увлажйей- ного кислорода и щелочных аэрозолей, а при показаниях прибегаем к бронхоскопии и трахеостомии.
Сердечно-сосудистые нарушения после операций на легком наблюдаются у большинства больных, тяжесть которых бывает выражена в различной степени. Нередко это состояние купируется в ближайшие часы после операции назначением камфоры, кордиамина, глюкозы с витаминами и ингаляции кислорода.
При тяжелых формах сердечно-сосудистой недостаточности следует вводить внутривенно 0,05% раствор строфантина (0,25-0,5) с 40°/о раствором глюкозы и комплекса витаминов группы В! С, АТФ, кокарбоксилазу, а также применять кордиамин, коргликон и др. На фоне гормонального лечения (гид- рокартизон, преднизолон и др.) показана интенсивная транс- фузионная терапия с использованием переливания крови, кровозаменяющих жидкостей, а также растворов, стойко удерживающихся в кровеносном русле (полиглюкин, поливинил-пир- ролидон, протеин, альбумины и др.).
При остановке сердца проводится комплекс реанимационных мероприятий, включающих массаж сердца (закрытым и открытым способом), искусственную вентиляцию легких различными методами (рот ко рту, маска наркозного аппарата, через интубационную трубку) и медикаментозную терапию, состоящую из введения в полость левого желудочка 1 мл 0,1% раствора атропина, 0,5-1 мл раствора адреналина и 0 мл 10% раствора хлористого кальция.
Отек легких, как осложнение после операций, в последние годы встречается редко. При появлении большого количества сухих и влажных хрипов в легких или одном оставшемся легком применяется внутривенное введение строфантина (0,25 — 0,5 мл) с 40% раствором глюкозы, 10% раствора хлористого кальция и дегидратационные средства. Хороший эффект оказывает введение новурита (0,5-4 мл), маннитола (20% — 250 мл), лиофилизированной мочевины (уроглюка), а также бронхорасширяющих препаратов (эуфиллин, диафиллин, атропин, пипольфен и др.). При нарастании отека легких необходима интубация с проведением искусственного дыхания кислорода со спиртом, отсасывание мокроты через катетер или наложение трахеостомы. Уменьшению отека легких способствует шейная ваго-симпатическая блокада и наложение жгутов на нижние конечности (бедра). В тяжелых случаях отека легких возможно применение кровопускания в количестве 300-400 мл.
В последнее время при одеке легкого применяется так называемое бескровное кровопускание, проведением управляемой гипотонии с помощью ганглиоблокирующих препаратов — арфонад и др. Арфонад вводится внутривенным капельным способом, через 2-3 минуты артериальное давление может быть снижено до 80-70 мм рт. ст. Этот метод лечения острого отека легких является высокоэффективным.
Кровотечение в плевральную полость после резекции легкого является грозным осложнением. В практической работе нами наблюдались кровотечения, нередко значительные, возникающие из сосудов плевральных сращений.
Возмещение кровопотери с проведением гемостатической терапии позволяет предупредить тяжелые последствия.
Массивные кровотечения сопровождаются симптомами коллапса. В этих случаях осуществляется немедленная реторакотомия с перевязкой кровоточащего сосуда и одновременным переливанием крови в больших дозах с полной компенсацией кровопотери. Введение эпсилон-аминокапроновой кислоты, хлористого кальция, глюкозы, кокарбоксилазы (100-200 мп также оказывает хороший терапевтический эффект. Однако, даже немедленная реторакотомия не всегда спасает больного.
Опыт лечения больных с нагноениями легких и их осложнений после хирургических вмешательств позволил нам выработать целый ряд мероприятий, которые необходимо выполнять в предоперационном периоде, во время и после операции.
В период предоперационной подготовки профилактика осложнений состоит в длительной санации гнойного очага в легком, борьбе с гнойной интоксикацией и общеукрепляющем лечении.
Во время операции необходимо бережно относиться к тканям. Следует проводить раздельную обработку элементов корня легкого. Выделение бронха производится вместе с периброн- хиальной клетчаткой. Бронх отсекается высоко, прошивается аппаратом УКБ и производится, по мере возможности, плев- ризация культи бронха или осуществляется пластика замороженными аллогенными тканями, если местных тканей недостаточно. Во время операции необходимо добиваться хорошего расправления оставшейся части легкого, удаления воздуха и крови из плевральной полости, а мокроты из бронхов.
В послеоперационном периоде у больных также следует проводить комплекс мероприятий, направленных на предупреждение развития гнойного Плеврита. После удаления всего легкого при большом скоплении экссудата в плевральной полости производится удаление его путем пункции в количестве не более 300-400 мл.
На следующий день после операции больному производится рентгенография или рентгеноскопия грудной клетки для контроля за состоянием легкого.
После извлечения дренажной трубки в течение 4-5 дней производятся плевральные пункции с удалением выпота и введением антибиотиков. В послеоперационном периоде проводится ингаляция с левомицетином и другими лекарствами, а также осуществляется дыхательная гимнастика. На 3-5 ;.епь переливается кровь в количестве 200-250 мл.
При гладком течении послеоперационного периода больные выписываются в хорошем состоянии после частичной резекции легкого на 15-20 день и на 25-28 день — после удаления всего легкого.
Таким образом, профилактика осложнений после операций на легких по поводу нагноений основывается на проведении комплекса мероприятий в предоперационном периоде, во время операции и в послеоперационном периоде.
Накопленный опыт хирургического лечения хронических нагноений легких позволил ряду исследователей уяснить сложные изменения в организме больного после операции.
Поэтому в последние годы уделяется много внимания реабилитации больных, т. е. восстановлению функций организма после хирургических вмешательств на легких.
Наиболее важными показателями эффективности хирургического лечения больных нагноениями легких являются отдаленные результаты, сроки развития компенсаторных процессов и восстановление трудоспособности.
По данным большинства авторов (50, 91, 92, 107) хорошие отдаленные результаты составляют от 62,9 до 91%. В последнее время рядом исследователей (38, 60, 97) установлено, что в отдаленном периоде после операции обнаруживаются изменения в резецированном легком, которые обуславливают более низкий процент хороших и отличных результатов.
Нами изучены отдаленные результаты в сроки от 1 года до 10 лет у 170 человек, которым произведены различные по объему операции. Большинство больных обследовано в стационарных условиях, небольшая группа — амбулаторно.
Общее состояние большинства обследованных больных было вполне удовлетворительным. Наиболее часто больные предъявляли жалобы на различную степень одышки и сердцебиение при физической нагрузке, быструю утомляемость и непостоянные боли в области послеоперационного рубца.
При внешнем осмотре больных в отдаленные сроки после пневмонэктомии грудная клетка на стороне вмешательства представляется уменьшенной в объеме. Сердце и другие органы средостения почти у всех больных значительно смещены в оперированную сторону. Объем же здоровой половины грудной клетки увеличен за счет расширения межреберных промежутков. Часто границы оставшегося легкого значительно увеличиваются и переходят на оперированную половину грудной клетки.
После удаления одной или двух долей легкого деформация грудной клетки выражена в незначительной степени или совсем отсутствует.
Сроки облитерации плевральной полости в неосложненных случаях после удаления целого легкого колеблются в пределах 6-8 месяцев, а после удаления части легкого остаточная полость ликвидируется в сроки до 4 месяцев.
Рентгенологическая картина различна. После пневмонэктомии (рис. 23) определяется увеличение объема оставшегося легкого, которое заполняет переднее средостение — образуется передняя медиастинальная грыжа. На оперированной стороне определяется тотальное затемнение вследствие фиброторакса или наличие горизонтального уровня жидкости с подтягиванием кверху купола диафрагмы и перемещением органов средостения в оперированную сторону. После резекции части легкого (рис. 20, 24) рентгенологическое исследование почти не указывало на патологические изменения. У лиц, перенесших послеоперационные осложнения, наблюдалось значительное смещение органов средостения, желудка, кишечника, а иногда сосудов и сердца.
В зависимости от полученных данных больные разделены на группы с хорошими, удовлетворительными и плохими результатами (табл. 7).
Хорошие исходы оценивались у тех обследованных людей, которые не предъявляли жалоб, были трудоспособными и являлись практически здоровыми. При удовлетворительных результатах отмечалось улучшение после операции, но оставался кашель с выделением гнойной мокроты в небольшом количестве. Плохие результаты — операция не улучшила самочувствия.
Обследование больных в различные сроки после операци выявило определенные компенсаторные возможности в нормализации функции внешнего дыхания и сердечно-сосудистой
После краевой резекции через 9-11 месяцев полностью нормализуются показатели дыхания оперированного легкого и наступает состояние компенсации. После лобэктомии (рис. 24), через 1-2 года происходит частичное восстановление основных показателей дыхания оперированного легкого.
Компенсаторное напряжение другого легкого уменьшается, но остается в состоянии умеренной гиперфункции. Процесс компенсаторной перестройки заканчивается к первому году и большинство больных возвращается к прежней работе. Через 1-1,5 года после билобэктомии показатели внешнего дыхания епенированного легкого увеличиваются, но достигают только 40-50% должной величины. В эти сроки происходит постепенное увеличение показателей внешнего дыхания и стаоилизация организма в новых условиях.
После пневмонэктомии наступают значительные изменения в дыхательной функции оставшегося легкого (рис. 23). Через 1 год после этой операции жизненная емкость в оставшемся легком достигает дооперационных цифр, а поглощение кислорода и минутный объем дыхания превышает их на 50% и более (при расчете показателей для одного легкого). Приспособление организма к новым условиям заканчивается через 1 год после вмешательства.
Почти у всех больных через год после пневмонэктомии имеет место значительное смещение сердца в сторону операции. На ЭКГ у части больных отмечаются нарушения ритма, синусовая тахикардия, отклонение электрической оси вправо, что указывает на гипертрофию правого желудочка сердца. После частичных резекций легкого изменения со стороны сердечно-сосудистой системы выражены незначительно.
Таким образом, анализ исходов хирургического лечения хронических нагноений легких показал, что отдаленные результаты определенно зависят от объема хирургического вмешательства и от послеоперационных осложнений.
В оценке отдаленных результатов больных, перенесших радикальные операции на легких, важным является восстановление трудоспособности (38, 73, 112).
Нормализация функций дыхательной, сердечно-сосудистой и других систем позволила большинству больных возвратиться к трудовой деятельности. Из 170 обследованных больных в отдаленные сроки после операции трудоспособность восстановлена у 144 (84,7%), а из 26 неработающих — большая половика из них не работает на производстве, но занимается домашним хозяйством, выполняя работы различной тяжести.
Среди наших больных после пневмонэктомии вернулись к труду 19 человек (69%), после билобэктомии — 45 (86%), после лобэктомии — 70 (94%) и после краевой резекции легкого- 10 (100%).
Изучение отдаленных результатов лечения позволяет прийти к заключению, что оперативные вмешательства, проводимые у больных хроническими нагноениями легких, дают большой процент выздоровления (71%) и улучшения в самочувствии (18,6%), а также восстанавливают трудоспособность в 84,7%.
Наши наблюдения показывают, что больные, перенесшие радикальные операции на легких, нуждаются в диспансерном наблюдении. Необходимо проводить обследование больных в сроки через 6 месяцев и 1 год после операции с последующим наблюдением в течение 1,5-2 лет, то есть до стойкой компенсации нарушенных функций организма.
Вопрос:
“Мне сделали операцию: удалили 2 сегмента правого легкого. Результаты гистологии: в ткани легкого крупные очаги казеозного некроза различной степени давности, частью с включениями кальция, по периферии имеющие капсулу и т.д. Операция прошла успешно, легкое раскрылось, швы затянулись. Но у меня очень болят руки, поднимаю я их с большим трудом и болью, брюшной пресс совсем не работает. Восстановится ли все это и что для этого надо делать? И как долго надо принимать таблетки, если до операции принимала 4 месяца и после операции уже 3 месяца?”
, – спрашивает Надежда.
Отвечает врач высшей категории, пульмонолог – Сосновский Александр Николаевич:
Казеозный некроз может быть следствием двух абсолютно различных патологий легкого – туберкулеза и грибковой инфекции. Поэтому в дооперационном и реабилитационном периоде могут приниматься совершенно разные препараты. Если инфекция грибковая, то курс лечения продолжается исходя из наличия других очагов микозной диссеминации. В послеоперационном периоде он может составлять до 12 месяцев.
Однако чаще встречается именно туберкулез легкого. Стандартная продолжительность ежедневного приема противотуберкулезных препаратов после операции составляет 4 месяца. Затем в течение 4 лет необходимы противорецидивные курсы по 3 месяца ежегодно. По решению фтизиопульмонолога прием препаратов после операции может быть продлен до шести, а иногда до 12 месяцев. Это зависит от индивидуальных особенностей развития туберкулеза у конкретного больного. Решающее значение имеют общее состояние пациента, наличие изменений в анализах, исследование острофазовых показателей и результаты послеоперационного диаскин-теста. Обычная практика через 6 месяцев проводить компьютерную томографию легких с целью исключения новых очагов отсева. Если анализы в норме, а самочувствие удовлетворительное, то больше 4 месяцев противотуберкулезные лекарства не используются.
Боли в руках и слабость брюшного пресса вряд ли связаны с операцией. Обычно послеоперационный период протекает с общей слабостью, которая проходит примерно через 14 дней с момента вмешательства. Существует много причин, из-за которых могут развиваться перечисленные симптомы. Во-первых, многие противотуберкулезные препараты достаточно тяжело переносятся человеческим организмом. Главное их побочное действие – влияние на периферическую нервную систему. В результате могут повреждаться нервы, которые отвечают за нормальное функционирование конечностей и мышц брюшного пресса. Отмена приема специфических противотуберкулезных препаратов приведет к полному восстановлению работы мышц, полностью пройдут слабость и боли. В Вашем случае, вероятно, осталось их принимать не более 1 месяца.
Во-вторых, часто причиной слабость и болей в мышцах являются изменения электролитного состава крови. Операция могла спровоцировать дисбаланс, а восстановить его без точного определения недостатка или избытка конкретного электролита, зачастую сложно. Достаточно провести расширенный биохимический анализ крови в любой поликлинике по месту жительства. Это значительно прояснит ситуацию. Направление на анализ, который выполняется при наличии страхового полиса бесплатно, можно получить у участкового терапевта.
В-третьих, указанные Вами симптомы могут быть вызваны другими заболеваниями, которые обострились после оперативного вмешательства. Это может быть хроническая инфекция, которая дает интоксикацию, а также дегенеративно-дистрофические заболевания позвоночника. Чтобы исключить данные недуги, лучше всего тоже обратиться к специалисту первичного терапевтического звена. Он даст направление на рентген позвоночника, УЗИ брюшной полости, УЗИ сердца и различные дополнительные анализы. При выявлении любых изменений врач поможет скоординировать лечение сам, либо предложит консультацию узких специалистов.
Итак, Вам в скором времени отменят противотуберкулезные препараты. Если все неприятные ощущения после этого пройдут, то вероятно они были связаны с длительным приемом лекарств. В любом случае, сдать дополнительные анализы и поговорить с участковым терапевтом, будет не лишним в ближайшей перспективе.
Плановая или экстренная операция на легких проводится при серьезных патологиях этого важнейшего органа дыхания, когда консервативное лечение невозможно или малоэффективно. Как и любое хирургическое вмешательство, манипуляцию осуществляют лишь в случаях необходимости, когда этого требует состояние пациента.
Легкие — это один из основных органов дыхательной системы. Они представляют собой резервуар из эластичных тканей, в котором имеются дыхательные пузырьки (альвеолы), способствующие усвоению кислорода и выводу углекислого газа из организма. Легочный ритм и работа этого органа в целом регулируется центрами дыхания в головном мозге и хеморецепторами кровеносных сосудов.
Часто оперативное вмешательство требуется при следующих заболеваниях:
- пневмония и другие воспалительные процессы в тяжелой форме;
- опухоли доброкачественного (кисты, гемангиомы и пр.) и злокачественного (рак легких) характера;
- заболевания, вызванные деятельностью патогенных микроорганизмов (туберкулез, эхинококкоз);
- пересадка легких (при муковисцидозе, ХОБЛ и т. д);
- гемоторакс;
- пневмоторакс (скопление воздуха в плевральной области легких) в некоторых формах;
- наличие инородных тел вследствие травмы или ранения;
- спаечные процессы в органах дыхания;
- инфаркт легкого;
- прочие заболевания.
Однако наиболее часто проводится операция на легких при раке, доброкачественных кистах, туберкулезе. В зависимости от обширности пораженной области органа возможно несколько видов подобной манипуляции.
В зависимости от анатомических особенностей и сложности протекающих патологических процессов врачами может быть принято решение о виде хирургического вмешательства.
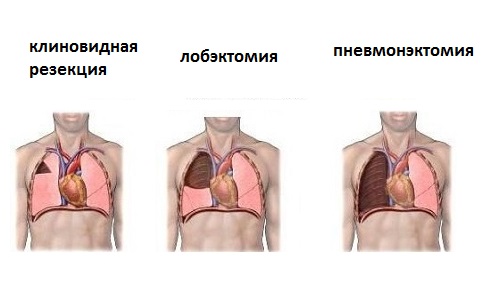
Так, различают пульмонэктомию, лобэктомию и сегментэктомию фрагмента органа.
Пульмонэктомия — удаление легкого. Представляет собой вид полостной операции по полному удалению одной части парного органа. Лобэктомия считается иссечением доли легкого, пораженного инфекцией или раком. Сегментоэктомия проводится для ликвидации сегмента доли одного легкого и наряду с лобэктомией является одной из самых распространенных видов операции на данном органе.
Пульмонэктомия, или пневмонэктомия, проводится в исключительных случаях при обширном раке, туберкулезе и гнойных поражениях или крупных опухолевидных образованиях. Операция по удалению легкого осуществляется под общим наркозом исключительно полостным путем. При этом для извлечения столь крупного органа хирурги вскрывают грудную клетку и в некоторых случаях даже удаляют одно или несколько ребер.
Обычно иссечение легкого проводится с помощью переднебокового либо бокового разреза. При удалении легкого при раке или в иных случаях крайне важно оставить корень органа, включающий в себя сосуды и бронхи. Необходимо соблюдать длину получившейся культи. В случае слишком длинной ветки существует вероятность развития воспалительных и гнойных процессов. Рана после удаления легкого сшивается шелком наглухо, при этом в полость вводят специальный дренаж.
Лобэктомия подразумевает иссечение одной или нескольких (как правило, 2) долей одного или обоих легких. Этот тип операций является одним из наиболее распространенных. Выполняется под общим наркозом полостным методом, а также новейшими малоинвазивными способами (например, торакоскопия). При полостном варианте проведения оперативного вмешательства наличие доступа зависит от местоположения удаляемой доли или фрагмента.
Так, опухоль легких доброкачественного или злокачественного характера, располагающаяся на нижней доле, иссекается с помощью заднебокового доступа. Ликвидация верхних и средних долей или сегментов производится переднебоковым разрезом и вскрытием грудной клетки. Удаление доли легкого или его части производится больным с кистами, туберкулезом и хроническим абсцессом органа.
Сегментэктомия (удаление части легкого) проводится при подозрении на опухоль ограниченного характера, при небольших локализованных туберкулезных очагах, некрупных кистах и поражениях сегмента органа. Иссекаемый участок отделяется от корня к периферической области после перекрытия и перевязки всех артерий, вен и бронха. После удаляемый сегмент извлекается из полости, ткани зашиваются, устанавливается 1 или 2 дренажа.
Период перед проведением хирургического вмешательства должен сопровождаться интенсивной подготовкой к нему. Так, если позволяет общее состояние организма, нелишними будут аэробные физические упражнения и дыхательная гимнастика. Часто такие процедуры позволяют облегчить период после операции и ускорить эвакуацию гнойного или другого содержимого из легочной полости.
Курильщикам следует отказаться от вредной привычки или свести к минимуму количество потребляемых сигарет в день. Кстати, именно эта злостная привычка является основной причиной заболеваний легких, в том числе 90% случаев рака этого органа.
Подготовительный период исключается лишь при экстренном вмешательстве, так как любая задержка операции может угрожать жизни больного и привести к осложнениям и даже к летальному исходу.
С медицинской точки зрения подготовка к операции заключается в обследовании организма и выявления локализации патологического процесса в оперируемой области.
Среди необходимых перед операцией исследований выделяют:
- общие анализы мочи и крови;
- анализ крови на биохимию и коагулограмму;
- рентген легких;
- ультразвуковое исследование.
Кроме того, при инфекционных и воспалительных процессах перед проведением оперативных процедур назначается терапия антибиотиками и противотуберкулезными препаратами.
Период реабилитации
Операции на легких любой сложности являются травмирующим процессом, который требует определенного срока для восстановления. Во многом успешное течение периода после хирургического вмешательства зависит как от физического состояния здоровья пациента и тяжести его заболевания, так и от квалификации и качества работы специалиста.
В постоперационном периоде всегда есть риск развития осложнений в виде инфекционно-воспалительных процессов, нарушения дыхательной функции, несостоятельности наложенных швов, образования незаживающих свищей и т. д.
Для минимизации негативных последствий после операции назначается лечение обезболивающими препаратами, антибиотиками. Используется кислородная терапия, специальная диета. Спустя некоторое время рекомендуется курс лечебной гимнастики и дыхательных упражнений (ЛФК) для восстановления функций дыхательной системы и ускорения процесса выздоровления.
При полостной операции на легком (пневмэктомия и т. д.) трудоспособность пациента полностью восстанавливается примерно через год. Причем больше, чем в половине случаев оформляется инвалидность. Часто при удалении одной или нескольких долей могут быть видны внешние дефекты грудной клетки в виде впалости со стороны удаленного органа.
Продолжительность жизни зависит от особенностей заболевания и образа жизни человека после операции. Пациенты с доброкачественными образованиями после относительно несложных вмешательств по резекции фрагментов органа имеют такую же продолжительность жизни, как и обычные люди. Осложнения после тяжелых форм сепсиса, гангрены и рака легких, рецидивы и нездоровый образ существования сказываются просто отрицательно на общей продолжительности жизни после операции.
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Необходимость операции на легких всегда вызывает обоснованный страх как у пациента, так и его родственников. С одной стороны, само вмешательство довольно травматично и рискованно, с другой – операции на органах дыхания показаны лицам с серьезной патологией, которая без лечения может привести к гибели больного.
Хирургическое лечение болезней легких предъявляет высокие требования к общему состоянию пациента, поскольку нередко сопровождается большой операционной травмой и длительным периодом реабилитации. К вмешательствам подобного рода следует относиться со всей серьезностью, должное внимание уделяя и дооперационной подготовке, и последующему восстановлению.
Легкие представляют собой парный орган, находящийся в грудных (плевральных) полостях. Жизнь без них невозможна, ведь основной функцией дыхательной системы является доставка кислорода ко всем тканям тела человека и выведение углекислого газа. Вместе с тем, лишившись части или даже целого легкого, организм может успешно приспособиться к новым условиям, а оставшаяся часть легочной паренхимы способна взять на себя функцию утраченной ткани.
Вид операции на легких зависит от характера заболевания и его распространенности. По возможности, хирурги сохраняют максимальный объем дыхательной паренхимы, если это не противоречит принципам радикальности лечения. В последние годы успешно применяются современные малоинвазивные методики, позволяющие удалить фрагменты легких через небольшие разрезы, что способствует быстрейшему выздоровлению и более короткому восстановительному периоду.
Когда операция на легких необходима
Операции на легких проводят при наличии серьезного для этого повода. К числу показаний относят:
Наиболее частой причиной операций на легких считаются опухоли и некоторые формы туберкулеза.
При раке легких операция включает в себя не только удаление части или целого органа, но и иссечение путей лимфооттока – внутригрудных лимфоузлов. При обширных опухолях может потребоваться резекция ребер, участков перикарда.
виды операций при хирургическом лечении рака легкого
Разновидности вмешательств на легких зависят от объема удаляемой ткани. Так, возможна пульмонэктомия – удаление целого органа, или резекция – иссечение фрагмента легкого (доли, сегмента).
При распространенном характере поражения, массивном раке, диссеминированных формах туберкулеза невозможно избавить пациента от патологии, удалив лишь фрагмент органа, поэтому показано радикальное лечение – пульмонэктомия. Если заболевание ограничено долей или сегментом легкого, то достаточно бывает иссечь только их.
Традиционные открытые операции проводятся в случаях, когда хирург вынужден удалять большой объем органа. В последнее время они уступают место малоинвазивным вмешательствам, позволяющим через небольшие разрезы иссечь пораженную ткань – торакоскопия.
Среди современных малоинвазивных методик хирургического лечения популярность приобретают использование лазера, электроножа, замораживание.Особенности проведения операций
При вмешательствах на легком используют доступы, обеспечивающие наиболее короткий путь к патологическому очагу:
- Передне-боковой;
- Боковой;
- Задне-боковой.
Передне-боковой
доступ означает дугообразный разрез между 3-им и четвертым ребрами, начинающийся немного латеральнее от окологрудинной линии, протяженностью до задней подмышечной. Задне-боковой
ведут от середины третьего-четвертого грудных позвонков, по околопозвоночной линии до угла лопатки, затем по шестому ребру до передней подмышечной линии. Боковой разрез
проводится, когда пациент лежит на здоровой стороне, от среднеключичной линии до околопозвоночной, на уровне пятого-шестого ребра.Иногда, чтобы достичь патологический очаг, приходится удалять участки ребер. Сегодня иссечь не только сегмент, но и целую долю стало возможно торакоскопическим путем,
когда хирург делает три небольших разреза около 2 см и один до 10 см, через которые в плевральную полость вводят инструменты.Пульмонэктомия
Пульмонэктомией называют операцию по удалению легкого, которая применяется в случаях поражения всех его долей при распространенных формах туберкулеза, раке, гнойных процессах. Это самая значительная по объему операция, ведь пациент лишается сразу целого органа.
Правое легкое удаляют из передне-бокового или заднего доступа.
Попав в грудную полость, хирург первым делом перевязывает по отдельности элементы корня легкого: сначала артерию, затем вену, самым последним перевязывается бронх. Важно, чтобы культя бронха не была слишком длинной, ведь при этом создается риск застоя в нем содержимого, инфицирования и нагноения, что может стать причиной несостоятельности швов и воспаления в плевральной полости. Бронх сшивается шелком или накладываются швы с помощью специального аппарата – бронхосшивателя. После перевязки элементов корня легкого пораженный орган извлекается из грудной полости.Когда культя бронха ушита, необходимо проверить герметичность наложенных швов, что достигается путем нагнетания в легкие воздуха. Если все в порядке, то область сосудистого пучка укрывается плеврой, а плевральная полость ушивается с оставлением в ней дренажей.
Левое легкое обычно удаляется из передне-бокового доступа.
Левый главный бронх длиннее правого, поэтому врач должен быть внимателен, чтобы его культя не получилась длинной. Сосуды и бронх обрабатываются так же, как и с правой стороны.Пульмонэктомия (пневмонэктомия) проводится не только взрослым, но и детям, но решающего значения в выборе хирургической техники возраст не играет, а тип операции определяется заболеванием (бронхоэктазы, поликистоз легкого, ателектаз). При тяжелой патологии дыхательной системы, требующей хирургической коррекции, выжидательная тактика не всегда оправдана, поскольку многие процессы способны нарушить рост и развитие ребенка при несвоевременном лечении.
Удаление легкого производится под общим наркозом,
обязательно введение миорелаксантов и интубация трахеи для вентиляции паренхимы органа. При отсутствии явного воспалительного процесса дренажи могут не оставляться, а необходимость в них возникает при появлении плеврита или другого выпота в грудной полости.Лобэктомия
Лобэктомия – это удаление одной доли легкого, а если удаляют сразу две, то операцию назовут билобэктомия. Это самый частый тип операции на легких. Показаниями к лобэктомии являются опухоли, ограниченные долей, кисты, некоторые формы туберкулеза, единичные бронхоэктазы. Лобэктомия проводится и при онкопатологии, когда опухоль носит локальный характер и не распространяется на окружающие ткани.
лобэктомия
Правое легкое включает три доли, левое – две.
Верхнюю и среднюю доли правого и верхнюю долю левого извлекают из передне-бокового доступа, удаление нижней доли легкого производят из задне-бокового.После раскрытия грудной полости хирург находит сосуды и бронх, перевязывая их по отдельности самым малотравматичным образом. Сначала обрабатываются сосуды, затем – бронх, который прошивается нитью или бронхосшивателем. После этих манипуляций бронх укрывается плеврой, и хирург производит удаление доли легкого.
После лобэктомии важно расправить оставшиеся доли еще во время операции. Для этого в легкие нагнетают кислород под повышенным давлением. После операции больной должен будет самостоятельно расправлять паренхиму легких путем выполнения специальных упражнений.
После лобэктомии в плевральной полости оставляют дренажи. При верхней лобэктомии их устанавливают через третье и восьмое межреберье, а при удалении нижних долей достаточно одного дренажа, введенного в восьмой межреберный промежуток.
Сегментэктомия
Сегментэктомия – это операция по удалению части легкого, называемой сегментом
. Каждая из долей органа состоит из нескольких сегментов, имеющих свою артерию, вену и сегментарный бронх. Это самостоятельная легочная единица, которую можно иссечь безопасно для остальной части органа. Для удаления такого фрагмента используют любой из доступов, обеспечивающих минимально короткий путь к пораженному участку легочной ткани.Показаниями для сегментэктомии считают опухоли легкого небольших размеров, не выходящие за пределы сегмента, кисту легкого, небольшие сегментарные абсцессы и туберкулезные каверны.
После рассечения грудной стенки хирург выделяет и перевязывает сегментарную артерию, вену, в последнюю очередь – сегментарный бронх. Выделение сегмента из окружающей ткани следует производить от центра к периферии. По окончании операции в плевральную полость устанавливают дренажи соответственно пораженной области, а легкое раздувают с помощью воздуха. Если выделяется большое количество пузырьков газа, то легочную ткань ушивают. Обязателен рентгенологический контроль до закрытия операционной раны.
Пневмолиз и пневмотомия
Часть операций на легких направлены на ликвидацию патологических изменений, но не сопровождаются удалением его частей. Таковыми считают пневмолиз и пневмотомию.
Пневмолиз – это операция по рассечению спаек, мешающих легкому расправляться, наполняясь воздухом.
Сильный спаечный процесс сопровождает опухоли, туберкулез, нагноительные процессы в плевральных полостях, фибринозный плеврит при патологии почек, внелегочных новообразованиях. Наиболее часто этот тип операции проводится при туберкулезе, когда образуются обильные плотные сращения, но размер каверны при этом не должен превышать 3 см, то есть заболевание должно носить ограниченный характер. В противном случае может потребовать более радикальное вмешательство – лобэктомия, сегментэктомия.Рассечение спаек проводят экстраплеврально, интраплеврально или экстрапериостально. При экстраплевральном
пневмолизе хирург отслаивает париетальный плевральный листок (наружный) и вводит в грудную полость воздух или вазелиновое масло, чтобы препятствовать раздуванию легкого и образованию новых сращений. Интраплевральное
рассечение спаек производят посредством проникновения под париетальную плевру. Экстрапериостальный
способ травматичен и не нашел широкого применения. Он заключается в отслаивании мышечного лоскута от ребер и введении в полученное пространство полимерных шариков.Спайки рассекаются с помощью раскаленной петли. Инструменты вводят в тот участок грудной полости, где отсутствуют сращения (под контролем рентгена). Для доступа к серозной оболочке хирург резецирует участки ребер (четвертого при верхнедолевом поражении, восьмого – при нижнедолевом), отслаивает плевру и ушивает мягкие ткани. Весь процесс лечения занимает до полутора-двух месяцев.
абсцесс легкого
Пневмотомия – другой вид паллиативных операций, который показан пациентам с очаговыми гнойными процессами – абсцессы.
Абсцесс представляет собой полость, наполненную гноем, который можно эвакуировать наружу через вскрытие стенки грудной клетки.Пневмотомия показана также больным с туберкулезом, опухолями и другими процессами, требующими радикального лечения, но которое невозможно по причине тяжелого состояния. Пневмотомия в этом случае призвана облегчить самочувствие больного, но не поможет избавить полностью от патологии.
Перед проведением пневмотомии хирург обязательно проводит торакоскопию, чтобы найти наиболее короткий путь к патологическому очагу.
Затем резецируются фрагменты ребер. Когда доступ к плевральной полости получен и при условии отсутствия в ней плотных спаек, последняя тампонируется (первый этап операции). Примерно через неделю легкое рассекают, а края абсцесса фиксируют к париетальной плевре, что обеспечивает наилучший отток патологического содержимого. Абсцесс обрабатывают антисептиками, оставляя в нем тампоны, смоченные дезинфицирующим средством. Если в плевральной полости есть плотные сращения, то пневмотомия проводится в один этап.До и после операции
Операции на легких травматичны, а состояние пациентов с легочной патологией часто тяжелое, поэтому очень важна правильная подготовка к предстоящему лечению. Помимо стандартных процедур, включающих общий анализ крови и мочи, биохимическое исследование крови, коагулограмму, рентгенографию легких, может потребоваться проведение КТ, МРТ, рентгеноскопии, ультразвукового исследования органов грудной полости.
При гнойных процессах, туберкулезе или опухолях к моменту операции больной уже принимает антибиотики, противотуберкулезные препараты, цитостатики и т. д. Важным моментом подготовки к операции на легких является дыхательная гимнастика.
Ни в коем случае ей нельзя пренебрегать, поскольку она не только способствует эвакуации содержимого из легких еще до вмешательства, но и направлена на расправление легких и восстановление функции дыхания после лечения.В предоперационном периоде выполнять упражнения помогает методист ЛФК. Больному с абсцессами, кавернами, бронхоэктазами следует делать повороты и наклоны туловища с одновременным поднятием руки. Когда мокрота достигнет бронха и вызовет кашлевой рефлекс, пациент наклоняется вперед и вниз, облегчая ее выведение с кашлем. Ослабленные и лежачие больные могут выполнять упражнения лежа в постели, при этом головной конец кровати немного опускается.
Послеоперационная реабилитация занимает в среднем около двух недель, но может растянуться и на больший промежуток времени, в зависимости от патологии.
Она включает в себя обработку послеоперационной раны, смену повязок, тампонов при пневмотомии и т. д., соблюдение режима и ЛФК.Последствиями перенесенного лечения может стать дыхательная недостаточность, вторичные гнойные процессы, кровотечения, несостоятельность швов и эмпиема плевры. Для их профилактики назначаются антибиотики, обезболивающие средства, проводится контроль отделяемого из раны. Обязательна дыхательная гимнастика, которую пациент продолжит выполнять и дома. Упражнения выполняются с помощью инструктора, и приступать к ним следует уже через пару часов с момента выхода из наркоза.
Продолжительность жизни после оперативного лечения болезней легких зависит от типа вмешательства и характера патологии.
Так, при удалении единичных кист, небольших туберкулезных очагов, доброкачественных опухолей пациенты живут столько же, сколько и остальные люди. В случае рака, тяжелого гнойного процесса, гангрены легкого смерть может наступить от септических осложнений, кровотечения, дыхательной и сердечной недостаточности в любой срок после вмешательства, если оно не способствовало достижению стабильного состояния.При успешно проведенной операции, отсутствии осложнений и прогрессирования болезни прогноз в целом неплохой. Конечно, больному нужно будет следить за своей дыхательной системой, не может быть речи о курении, нужна будет дыхательная гимнастика, но при правильном подходе здоровые доли легких обеспечат организм необходимым кислородом.
Инвалидность после операций на легких достигает 50% и более и показана пациентам после пневмонэктомии, в некоторых случаях – после лобэктомии, когда нарушается трудоспособность.
Группа присваивается в соответствии с состоянием больного и периодически пересматривается. После длительного периода реабилитации большинство прооперированных восстанавливают и здоровье, и трудоспособность. Если пациент поправился и готов вернуться на работу, то инвалидность может быть снята.Операции на легких обычно производят бесплатно, ведь этого требует тяжесть патологии, а не желание пациента.
Лечение доступно в отделениях торакальной хирургии, а многие операции производят по системе ОМС. Однако больной может пройти и платное лечение как в государственных, так и в частных клиниках, оплатив и саму операцию, и комфортные условия в стационаре. Стоимость разнится, но она не может быть низкой, ведь хирургия легких сложна и требует участия высококвалифицированных специалистов. Пневмонэктомия в среднем стоит около 45-50 тысяч, при иссечении средостенных лимфоузлов – до 200-300 тысяч рублей. Удаление доли или сегмента обойдется от 20 тысяч рублей в государственной больнице и до 100 тысяч в частной клинике.